Die Kreuzimmunität
Teil 6.2 von 8 des Weges zum Verfassungsgericht — ein Echtzeit-Lehrgang in der Wirklichkeit mit ungewissem Ausgang — Stand 31.05.2021
Lesezeit: 9 min — ohne die übersetzten und Original-Zitate aus den Studien
Die Beschäftigung mit dem Thema Corona-Epidemie seit Mai 2020 in Form von Artikeln führte im März 2021 zur Einreichung einer Verfassungsbeschwerde, und in der weiteren Folge zu einer Webseite über die (Kreuz)Immunität. Auf der Seite bin-ich-schon-immun.de sind auch und vor allem alle hier aufgeführten Studien weiter aufgeführt und untersucht.
Absicht und Zweck dieser Artikelreihe
Alles über die Absicht, den Zweck und Aufbau sowie Struktur dieser Artikelserie Auf dem Weg zum Verfassungsgericht steht in Teil 1. Bitte dort nachsehen.
Die Quellen dieses Artikels
sind ausschließlich Studien und Fachartikel und der Coronavirus-Steckbrief des RKI. [Fußnoten im Text, z.B. ⁸-⁴, verweisen auf Studie 8, 4. zitierter Satz]
Die Kreuzimmunität
Die was?
Die Kreuzimmunität!
Hört auch auf den Namen Teil-Immunität. Dies ist die Fähigkeit des Immunsystems, neue, unbekannte Eindringlinge aufgrund der Ähnlichkeit mit bereits bekannten (und seinerzeit erfolgreich bekämpften) Eindringlingen zu erkennen. Auf ‘wissenschaftlich’: kreuz-reaktive T-Zellen zu haben. Das Wissen über die kürzlich noch neuen, unbekannten Teile der Eindringlinge wird im immunologischen Gedächtnis gespeichert. Dies ist die adaptive Immunität. Kann in allen Stärken von Ausprägungen und Wirkweisen auftreten.
Das ‘kleine Geschwisterchen’ der Herden- oder Populations-Immunität. Der übersehenste, ignorierteste, un-erwähnteste und unbekannteste Aspekt der gesamten Corona-Epidemie. — Die Blaue Mauritius der Pandemie (für die älteren Leser) oder auch das Unobtanium der Pandemie (für die jüngeren Leser)…
AHA.
Nie von gehört?
Ist auch nicht so einfach. Mir ist im ganzen Jahr 2020 ein (1!) Artikel in deutschen Leitmedien darüber bekannt.:
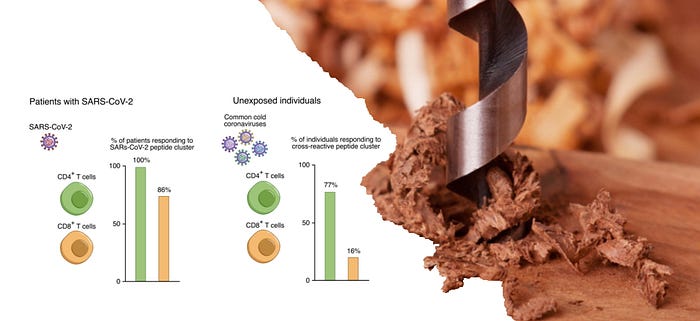
Dabei wächst das Wissen über die Teil- oder Kreuzimmunität rasant. Sowohl bei SARS-CoV-2 als auch die letzten Jahr(zehnt)e hindurch bei Influenza, Grippe, SARS, MERS und Schweinegrippe.
Anders als bei den medial präsenten Antikörpern hört man von dieser guten, wenn nicht der besten Nachricht des Jahres (2020 oder 2021, egal!) so gut wie gar nichts. Oder wie das British Journal of Medicine schreibt: “T-Zell-Studien haben im Gegensatz zur Erforschung von Antikörpern, die die Nachrichten zu dominieren scheinen, nur spärlich mediale Aufmerksamkeit erhalten.” ⁹-⁷
Dann will ich mal meinen Teil beitragen, das zu ändern:
Die wissenschaftlichen Erkenntnisse über die Kreuzimmunität
Das neuartige Coronavirus SARS-CoV-2 ist nicht so neuartig und trifft das Immunsystem nicht so unvorbereitet⁸-⁵ wie die Verantwortlichen dies immer betonen:
Humane Coronaviren (HCoVs, namentlich OC43, HKU1, NL63 und 229E) ¹⁰-¹ sind in der Menschheit weit verbreitet¹-³ und für leichte Atemwegsbeschwerden verantwortlich. Mehr als “90% der menschlichen Bevölkerung sind für mindestens drei dieser humanen Erkältungs-Coronaviren seropositiv.” ⁸-³ Seropositiv heißt, sie hatten in der Vergangenheit bereits Kontakt mit den auch CCC [= ‘common cold coronaviruses’] genannten Viren und haben Antikörper gebildet. Die HCoVs weisen eine Teilsequenzhomologie¹⁰-² der Aminosäuren⁴-³ mit SARS-CoV-2 auf, sind diesem also nicht unähnlich.
Infektionen mit diesen [CCC-] Viren¹²-² machen etwa “20% der gewöhnlichen Erkältungen” ¹-³ aus und sorgen anschließend für eine Kreuzimmunität. Die -auf die Weltbevölkerung gesehen- seltenen zoonotischen Coronaviren SARS-CoV-1 und MERS-CoV führen nach durchgemachter Erkrankung ebenfalls zur Kreuzimmunität.⁶-⁴
Weiter haben Studien herausgefunden, daß auch die weit verbreiteten CMV [=humane Herpesviren]¹¹-³ und die tierischen Betacoranaviren⁵-¹, sowie möglicherweise auch der Wissenschaft noch unbekannte Coronaviren aus dem Tierreich⁴-⁴ kreuzreaktive T-Zellen hervorrufen.
Es ist bekannt, dass verschiedene Viren “beim Menschen sehr unterschiedliche pathologische Manifestationen [=Krankheitsbilder] verursachen”.⁴-² Dies liegt an der hochkomplexen Wirkweise von Viren als auch des Immunsystems. So kann eine Immunantwort auch ausbleiben³-², vor allem dann, wenn die Infektion sehr mild ist.³-³ “Innerhalb des Körpers sind die Rollen verschiedener Komponenten des Immunsystems komplex und miteinander verbunden. B-Zellen produzieren Antikörper, aber B-Zellen werden durch T-Zellen reguliert, und während T-Zellen und Antikörper beide auf Viren im Körper reagieren, tun T-Zellen dies auf infizierten Zellen, während Antikörper dazu beitragen, die Infektion von Zellen zu verhindern.“ ⁹-⁵
Gleichzeitig kann es eine sehr starke Immunantwort⁶-³ durch T-Zellen geben, ohne daß der Infizierte überhaupt Krankheitssymptome bemerkt.³-⁶ Eine starke Immunantwort durch Antikörper hingegen ist immer auch mit einer deutlichen bis starken Erkrankung verbunden.⁶-³ Eine überschießende Antikörperreaktion kann auch die viel beobachteten Lungenpathologien auslösen.⁶-⁴
Im Gegensatz zu Antikörpern ist die Immunität durch T-Zellen langandauernd. Anhand der SARS-Epidemie 2003 wurden mindestens 17 Jahre Dauer nachgewiesen.¹-³+⁵-¹+⁷-²+¹¹-¹ “Antikörper sind nicht die ganze Geschichte” der Immunantwort⁹-⁴ resümiert eine Studie.
Nahezu alle auf der gesamten Welt beobachtbaren lokalen Besonderheiten der Pandemie sind durch die Viruseigenschaften und die Wirkweise des Immunsystems erklärbar¹-⁴:
“Es ist allgemein bekannt, dass die Prävalenz [= Krankheitshäufigkeit, Verbreitung] der vier humanen Erkältungs-Coronaviren in mehrjährigen Zyklen stattfindet, die sich geografisch unterscheiden können.” ⁸-⁴ Die Unterschiede der geografischen Verteilung, die Schwere der COVID-19-Epidemie, und der Zusammenhang zwischen dem Alter und Risiko sind damit erklärbar.⁸-⁴
“Bei der H1N1-Influenza-Pandemie 2009 bestand in der erwachsenen Bevölkerung eine bereits bestehende T-Zell-Immunität.” ³-⁶ Dies wurde von Verantwortlichen wie WHO und CDC lange bestritten, und “erst die wissenschaftlichen Daten zwangen die WHO und das CDC, die bis dahin verbreitete Ansicht, dass die meisten Menschen ‘keine Immunität gegen das Pandemievirus haben werden’ zu der Aussage zu ändern, dass ‘die Anfälligkeit der Bevölkerung für ein Pandemievirus von dem Niveau der bereits bestehenden Immunität gegen das Virus abhängt.’ 2020 scheint diese Lektion vergessen zu sein.” ⁹-² schreibt das British Medical Journal.
In den Studien 2020 wurden “142 T-Zell-Epitope des SARS-CoV-2-Genoms kartiert, um eine präzise Abfrage des SARS-CoV-2-spezifischen CD4+ T-Zellrepertoire zu ermöglichen.” ¹⁰-¹ Dies sind 142 Ansätze mit denen das menschliche Immunsystem das Virus erkennen kann (siehe Teilhomologie)! Da die Diversität der SARS-CoV-2-T-Zell-Antworten bei milden Symptomen von COVID-19 erhöht ist, [bedeutet dies den] Nachweis, dass die Entwicklung von Immunität die Erkennung mehrerer SARS-CoV-2-Epitope erfordert.⁶-³ Epitope sind die Strukturen, gegen die im Zuge einer adaptiven Immunantwort Antikörper und/oder T-Zell-Rezeptoren gebildet werden.
Aus meiner Sicht bedeutet dies, daß eine natürlich erworbene Immunität der durch Impfung erzeugten in praktisch allen Fällen überlegen ist.
Die Kenntnisse über die Kreuzimmunität auf Bevölkerungsebene [=Herdenimmunität] “in den nächsten Monaten [gemeint ist der Sommer 2020!]” ¹-⁵ auszubauen ist von “entscheidender¹-⁵, zentraler³-¹ und größter⁵-¹ Bedeutung” ¹-⁵, da diese Kenntnisse bei Modellierungen¹⁰-³ der Pandemie zu “dramatisch unterschiedlichen Ergebnissen” ³-¹ führen, was “erheblichen Einfluß auf die Dynamik” ³-⁸ und damit auch “die Bekämpfung der COVID-19-Pandemie” ⁵-¹ in Form von Ausgestaltung und der laufenden Anpassung³-¹ der Maßnahmen gegen das Virus haben wird.
Kann das mal jemand Herrn Lauterbach sagen?
Diese Forderungen der Wissenschaft sind auch nach bald* einem Jahr in der Politik auf vollständig taube Ohren gestoßen. [* als ob sich bis März da was ändern wird]
Die Herdenimmunität hat im letzten Jahr eine sehr merkwürdige Karriere erlebt: Von der Gesetzesbegründung der Masernimpfpflicht, und mehrfacher Erwähnung des Nationalen Pandemieplans (NPP) [PDF] des RKI über ein fragwürdiges Konzept (sog. ‘britischer, niederländischer und schwedischer Weg’, zu höchst kritikwürdig (z.B. Great Barrington Declaration, die übrigens die gleichen Forderungen aufstellt wie der eben genannte NPP, — aber das nur am Rande) bis zur Tabuisierung als “asoziales Konzept, mörderisch für die alten Bevölkerungsteile” in den Leitmedien.
Soweit die Immunität der Bevölkerung ermittelt wird geschieht dies durch nur viel weniger aussagekräftige Studien zur Seroprävalenz [=Häufigkeit von Antikörpern]. Diese “als Indikator unterschätzt [aber] das Ausmaß der Immunität auf Bevölkerungsebene gegen SARS-CoV-2.” ⁷-⁸
Hinzu kommt das gegenläufige Problem, daß “die begrenzte Verfügbarkeit von Tests und die vorrangige Prüfung symptomatischer Patienten […] zu einer erheblichen Unterschätzung der Infektionslast und einer Überschätzung der Sterblichkeitsraten [führen].” ¹-² … — aber ich schweife ab.
Über welche Zahlen reden wir hier eigentlich?
Zuerst die Zahlenwerte der Herdenimmunität. Maßgeblich ist hier der HIT, der herd immunity threshold. D.h. der Anteil an der Bevölkerung, der immun sein muss, um eine weitere Ausbreitung des Virus effektiv zu verhindern. Einfache Standardberechnung in Abhängigkeit der Reproduktionszahl ohne Berücksichtigung irgendwelcher Besonderheiten der Bevölkerung:
HIT = 1−1/Ro
Beispiel Masern, der Virus mit der höchsten Reproduktionszahl [Ro=18] aller Viren. Die Berechnung des Schwellenwertes der Herdenimmunität ergibt dies den hohen Wert von 95%:
HIT = 1−1/18 = 94,44%
Nun zu SARS-CoV-2 mit einem Ro~2,5 [Mittelwert der Schätzungen: 2–3]
HIT = 1 – 1/2,5 = 0,6 = 60%
Unter der Berücksichtigung der Inhomogenitäten in den Bevölkerungen wie Unterschiede in Mobilität, Soziale Kontakte, Reisen, Pendelverkehr (etc.) wurde berechnet, daß nicht 2/3, sondern nur 42% bis “50% der Menschen immun sein müssen, bevor die Herdenimmunität [gegen SARS-CoV-2] erreicht ist.” ⁹-³ Einige Forscher berechnen den Schwellenwert sogar nur in der Größenordnmung von 20%, wobei klar, ist daß dieser Wert auch geografisch und bevölkerungsspezifisch unterschiedlich sein wird.
In jedem Fall wird er ziemlich sicher bei 60% und darunter liegen, höchstwahrscheinlich auch bei unter 50%.
Die vorliegenden und unten aufgeführten Studien aus aller Welt (Institutsort in Klammern) kommen auf einen ‘unerwarteten hohen Grad an Immunität auf Bevölkerungsebene’ ⁷-⁶ und ziehen das Fazit, daß ‘eine signifkante Mehrheit der Weltbevölkerung wahrscheinlich SARS-CoV-2-reaktive T-Zellen hat’ ¹¹-³.
Die ermittelten Werte aus den Studien lauten:
35%¹-¹ *! (Max-Planck, Charité & TU Berlin),
20%²-¹, 40–60%³-⁴ *! und 20-50%⁸-¹ (La Jolla Institut, Kalifornien),
51%⁴-³ *! bzw. 50%⁵-¹ (Universität Singapur),
81%⁶-² *! (TU Tübingen) und
70%¹¹-² (MedGenome, USA + Indien)
[UPDATE 18.01.]: Die mit *! gekennzeichneten Studien zitiert auch das RKI. Details unten bei den Quellen [ENDE UPDATE]
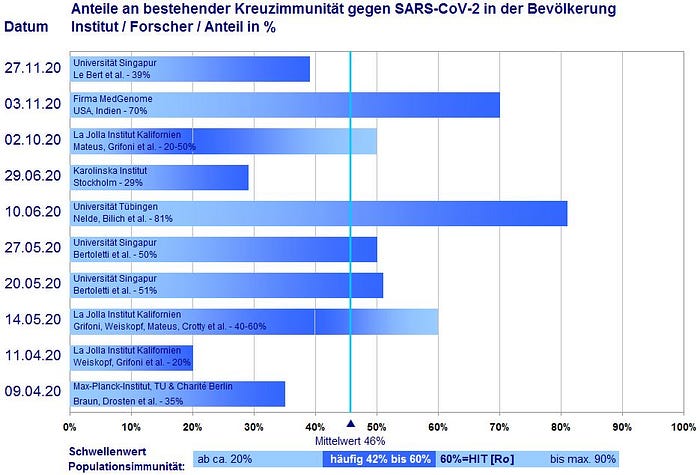
Der Wert für das Erreichen der Herden- oder Populationsimmunität liegt somit mindestens in Sichtweite (20%-35% K-I zu 50%-66% HIT) oder sogar bereits seit März 2020 über der bereits vorhandenen (42%-50% HIT zu 70–81% K-I) Kreuzimmunität!
[UPDATE 18.01.]:
Kann das BITTE mal jemand Herrn Lauterbach sagen? Vielleicht das Robert-Koch-Insititut?
[ENDE UPDATE]
Ohne daß ich die Zahlen hier genauer bestimmen könnte: die Welt sieht mit jeder, mit egal welcher der Zahlen oben in jedem Fall anders aus!
Man möchte ‘Das Ende der Pandemie’ ausrufen. Hab ich ja auch getan. Oder wenigstens das Licht am Ende des Tunnels. Aber das ist per Definition der Impfstoff. Also gibt es trotz der guten Nachrichten noch viel zu tun.
Und damit die Politik diese guten Nachrichten auch endlich mal zur Kenntnis nimmt kommen alle Studien, alle Zitate und alle Informationen dieses Artikels 1:1 in meinen Sachvortrag der Verfassungsbeschwerde.
Es folgen die… [UPDATE 18.01.21]: …Quellen der Aussagen, aber vorher noch Zitate aus den Abschnitten ‘Immunität’ auf der Webseite und aus dem ‘Epidemiologischen Bulletins 02/2021’ [PDF] des RKI:
[Nummern der Original-Quellenangaben (z.B: 248) durch meine ([¹]) ersetzt.
Die Struktur des Steckbriefs ändert sich mit jedem Update, daher ggfs. die Gesamtseite aufrufen, und dort den Abschnitt ‘Immunität’ suchen.]
“Eine vorangegangene Infektion mit HCoV kann eine kreuzreaktive Immunantwort sowohl auf B- als auch auf T-Zell-Ebene auslösen.”
“Darüber hinaus ist über eine T-Zell-Kreuzreaktivität von HCoV und SARS-CoV-2 berichtet worden, die möglicherweise Schutz vor einer schweren COVID-19-Erkrankung bietet. Bei ca. einem Drittel der Probanden ohne nachweisliche SARS-CoV-2-Infektion waren reaktive CD4 T-Zellen gegen SARS-CoV-2 vorhanden, […]. Bei Erkrankten wurde eine T-Zell-Reaktivität gegen das Spike-Protein ([¹]) sowie gegen weitere SARS-CoV-2-Proteine festgestellt, die mit dem Nachweis neutralisierender ([⁴]) bzw. Nukleocapsid-Antikörper korrelierten. T-Zellen wurden auch bei Infizierten festgestellt, die keine Antikörpertiter aufwiesen und asymptomatisch waren ([⁷]).”
[UPDATE 18.01.]: Aus dem Epidemiologischen Bulletin 02/2021:
“Präexistente SARS-CoV-2-reaktive CD4+ Gedächtnis-T-Zellen bei Menschen ohne bisherige SARS-CoV-2-Exposition, die möglicherweise auf vorangegangene HCoV-Infektionen zurückzuführen sind, können sowohl an der Kontrolle als auch an der Pathologie von COVID-19 beteiligt sein([⁶]).” [S.12]
Bevor Jubel ausbricht, bremst das RKI und widerspricht auf der Webseite erstmal den Aussagen der soeben zitierten Studien:
“Diese Nachweise lassen jedoch nicht auf eine protektive Immunität schließen; auch sind weitere Longitudinalstudien erforderlich, um diese Belege zu untermauern.”
Man muss schon wieder sehr genau lesen:
1. warum wären denn weitere Studien erforderlich, wenn klar ist, daß dies keine protektive Immunität bietet? Weil es anscheinend doch nicht klar ist. Und das ‘protektiv’ scheint absichtlich überspezifisch, damit man ‘nicht schließen lassen’ schreiben kann. Denn auf Immunität kann man laut den Studien eindeutig schließen.
2. Lanzgzeitstudien fordern nahezu alle (von mir zitierten) Fachleute seit Frühjahr 2020: Streeck, Antes, Schrappe, Ioannidis, weiter die ECDC, die WHO und das RKI, und die Forscher aus den untenstehenden Studien.
Sollte man wirklich mal machen.
[UPDATE 21.01.21]:
Eine sehr gute verständliche Einführung in das ganze Thema gibt ein Artikel in der Deutschen Apotheker Zeitung vom 14.10.20 mit dem Titel:

Mehrere der unten zitierten Studien und der Artikel vom British Medical Journal werden hier beschrieben und zitiert. Lesenwert.
Aktuell kommt auch langsam etwas Fahrt in das Thema Kreuzimmunität:
In der Entscheidung im Ordnungswidrigkeitsverfahrens 6 OWi — 523 Js 202518/20 vor dem Amtgericht Weimar (mit Freispruch wg. Verfassungswidrigkeit der Corona-Verordnung) heißt es:
„Die […] Szenarien, die im Frühjahr die Entscheidung über den Lockdown maßgeblich beeinflussten […] beruhten auf falschen Annahmen […] zur Frage einer bereits vorhandenen […] Grundimmunität gegen das Virus in der Bevölkerung.“
„[…] entgegen den ursprünglichen Annahmen, die von einer fehlenden Immunität gegen das „neuartige“ Virus ausgingen, weshalb zum Erreichen einer Herdenimmunität 60–70% Bevölkerung infiziert werden müssten, gibt es bei bis zu 50% der Bevölkerung, die nicht SARS-CoV-2 exponiert waren, bereits eine Grundimmunität durch kreuzreaktive T-Zellen, die durch Infektionen mit früheren Corona-Viren entstanden sind.“
Ende meines Textes
Hier die Webseite zum Artikel:

Und hier die
Quellen der Aussagen:
¹ 10.04.20 (29.07.20*) — ‘SARS-CoV-2-reaktive T-Zellen in gesunden Probanden und in Patienten mit COVID-19’ [PDF hier] — Max-Planck-Institut Berlin, TU Berlin & Charité, Berlin — Braun, Drosten et al. — medRxiv.org **
* = Veröffentlichungsdatum
**= Diese (übrigens weltweit erste zu dem Thema!) Studie von Co-Autor Prof. Drosten habe ich bereits in dem Artikel ‘Was wäre die Lösung?’ ausgiebig analysiert
[UPDATE 17.01.21]: Die Studie wird seit dem 15.11. auch vom RKI zitiert:

[ENDE UPDATE]

Kernaussagen:
¹-¹ “Wir haben SARS-CoV-2 S-reaktive CD4 + T-Zellen bei 83% der Patienten mit COVID-19, aber auch bei 35% der gesunden Probanden nachgewiesen. [Die] reaktiven T-Zelllinien [sind] wahrscheinlich bei früheren Begegnungen mit endemischen Coronaviren entstanden. Das Vorhandensein von kreuzreaktiven T-Zellen in einem beträchtlichen Teil der Allgemeinbevölkerung kann jedoch die Dynamik der aktuellen Pandemie beeinflussen.“
¹-² “Die begrenzte Verfügbarkeit von Tests und die vorrangige Prüfung symptomatischer Patienten haben wahrscheinlich zu einer erheblichen Unterschätzung der Infektionslast und einer Überschätzung der Sterblichkeitsraten geführt.“
¹-³ “Unsere Daten weisen auf die faszinierende Möglichkeit hin, dass solche bereits vorhandenen reaktive T-Zellen eine Kreuzimmunität darstellen, die wahrscheinlich in früheren Infektionen mit endemischen HCoVs erworben wurden. HCoVs machen ca. ungefähr 20% der Infektionen mit “gewöhnlicher Erkältung“ der oberen Atemwege aus, und sind allgegenwärtig, zeigen aber eine Wintersaisonalität. Basierend auf epidemiologischen Daten kann extrapoliert werden, dass Erwachsene durchschnittlich alle zwei bis drei Jahre eine HCoV-Infektion durchmachen. Schützende Antikörper dürften mittelfristig schwinden, aber die zelluläre Immunität bleibt wohl bestehen.“
¹-⁴ “Unter der Annahme, dass diese Zellen eine schützende Rolle bei der SARS-CoV-2-Infektion spielen, können sie jedoch zum Verständnis der unterschiedlichen Manifestationen von COVID-19 und der bemerkenswerten Widerstandsfähigkeit von Kindern und jungen Erwachsenen gegenüber symptomatischen SARS-CoV-2-Infektionen beitragen.“
¹-⁵ “In den kommenden Monaten ist es von entscheidender Bedeutung zu verstehen, inwieweit und wie SARS-CoV-2-spezifische humorale oder zelluläre Immunität einen dauerhaften Schutz vor einer erneuten Infektion vermittelt. Unsere Studie zeigt eine bereits vorhandene zelluläre SARS-CoV-2-Kreuzreaktivität in einem wesentlichen Anteil der seronegativen Probanden. Dieser Befund könnte erhebliche epidemiologische Auswirkungen auf die Schwellenwerte und Prognosen der Herdenimmunität für die COVID-19-Pandemie haben.“
² 11.04.20 — ‘Erscheinungsbild von SARS-CoV-2-spezifischen T-Zellen bei COVID-19-Patienten mit akutem Atemnotsyndrom’ [PDF hier] — Center for Infectious Disease and Vaccine Research, La Jolla Institute for Immunology, La Jolla, California, USA — Weiskopf, Grifoni, Mateus et al. — medRxiv.org

Kernaussagen:
²-¹ “Wir haben bei 20% der gesunden Probanden der Kontrollgruppe SARS-CoV-2-reaktiven T-Zellen festgestellt, die zuvor nicht SARS-CoV-2 ausgesetzt waren, was auf eine Kreuzreaktivität aufgrund einer Infektion mit ’Erkältungs’-Coronaviren hinweist.“
²-² “Die PBMC (peripheren mononuklearen Blutzellen) der gesunden Kontrollgruppe stammen aus der Zeit vor 2020 und können daher keine SARS-CoV-2-spezifischen T-Zellen enthalten.“
²-³ “SARS-CoV-2-spezifische CD4 + — und CD8 + -T-Zellen treten in den ersten zwei Wochen nach Auftreten der Symptome im Blut von ARDS-Patienten (ARDS = akutes Atemnotsyndrom) auf, und ihre Häufigkeit nimmt mit der Zeit zu.”
³ 14.05.20 (25.06.20*) — ‘Ziele der T-Zell-Reaktion auf SARS-CoV-2-Coronavirus bei Menschen mit COVID-19 und bei nicht exponierten Personen’ [PDF hier] — La Jolla Institute, USA, wie oben — Grifoni, Weiskopf, Mateus, Crotty et al. — cell.com
[UPDATE 17.01.21]: Die Studie wird seit dem 15.11. auch vom RKI zitiert:

[ENDE UPDATE]

Kernaussagen:
³-¹ “Abschätzungen der Immunität der Bevölkerung sind für die Kalibrierung des epidemiologischen Modells zukünftiger Maßnahmen zur Bekämpfung von Pandemien mit sozialer Distanzierung von zentraler Bedeutung. Die Prognosen kommen zu dramatisch unterschiedlichen Ergebnissen, je nachdem, ob eine SARS-CoV-2-Infektion eine anhaltende Immunität erzeugt und ob bereits eine kreuzreaktive Immunität zwischen SARS-CoV-2 und den zirkulierenden saisonalen ’Erkältungs’-Coronaviren besteht.“
³-² “Während die meisten akuten Infektionen zur Entwicklung einer Immunität führen, kann bei humanen Coronaviren eine substanzielle adaptive Immunantwort ausbleiben.“
³-³ “Das Ausbleiben der Entwicklung einer schützenden Immunität könnte an unzureichender Heranbildung oder Dauer der T-Zell- und/oder Antikörperantwort liegen, wobei die wirksame Antikörperantwort von der vorherigen CD4 + T-Zellantwort abhängt.“
³-⁴ “Die Impfstoffentwicklung gegen akute Virusinfektionen konzentriert sich klassisch auf die durch den Impfstoff ausgelöste Wiederholung der Immunantwort. Derzeit fehlen für COVID-19 hier die grundlegenden Kenntnisse […].“
³-⁵ “CD4 + T-Zellantworten wurden [bei 100% der COVID-19-Rekonvaleszenzpatienten gefunden und] bei 40% –60% der nicht exponierten Personen festgestellt. Dies kann auf ein gewisses Maß an kreuzreaktiver, bereits bestehender Immunität gegen SARS-CoV-2 bei einigen, aber nicht allen Personen zurückzuführen sein. Ob diese Immunität für die Beeinflussung der klinischen Ergebnisse relevant ist, ist unsicher — und kann ohne T-Zell-Messungen vor und nach der SARS-CoV-2-Infektion von Individuen nicht sicher bestätigt werden -, aber es ist naheliegend, dass die kreuzreaktiven CD4 + T-Zellen eine schützende Immunität bedeuten. In Laborversuchen mit SARS-infizierten Mäusen wurde dies bestätigt.“
³-⁶ “Im Zusammenhang mit der H1N1-Influenza-Pandemie 2009 bestand in der erwachsenen Bevölkerung eine bereits bestehende T-Zell-Immunität. […] Es wurde nachgewiesen, dass das vorhandensein von reaktive T-Zellen mit weniger schweren Erkrankungen korreliert.“
³-⁷ “Die kreuzreaktive Immunität gegen Influenzastämme wurde als kritischer Einflussfaktor für die Anfälligkeit für neu auftretende, möglicherweise pandemische Influenzastämme modelliert.“
³-⁸ “[…] Jeder Anteil an bestehender Kreuzimmunität gegen das Coronavirus in der Bevölkerung könnte einen erheblichen Einfluss auf den Gesamtverlauf der Pandemie und die Dynamik der Epidemiologie in den kommenden Jahren haben.“
⁴ 20.05.20 (15.07.20*) — ‘SARS-CoV-2-spezifische T-Zellen-Immunität in Fällen von COVID-19 und SARS, und in nicht infizierter Kontrollgruppe’ [PDF hier] — Emerging Infectious Diseases Program, Duke-NUS Medical School, Singapur —Le Bert, Bertoletti et al. — nature.com
[UPDATE 17.01.21]: Die Studie wird seit dem 15.11. auch vom RKI zitiert:

[ENDE UPDATE]

Kernaussagen:
⁴-¹ “Für die Behandlung der aktuellen COVID-19-Pandemie ist es wichtig zu verstehen, wie bereits vorhandene N- und ORF1-spezifische T-Zellen, die in der Allgemeinbevölkerung vorhanden sind, die Anfälligkeit und Pathogenese einer SARS-CoV-2-Infektion beeinflussen.“
⁴-² “Es ist üblich, die Fähigkeit eines einzelnen Virus zu beobachten, beim Menschen sehr unterschiedliche pathologische Manifestationen zu verursachen.“
⁴-³ “Verschiedene Coronaviren, von denen bekannt ist, dass sie beim Menschen Erkältungen verursachen, wie OC43, HKU1, NL63 und 229E, weisen unterschiedliche Grade der Aminosäurehomologie mit SARS-CoV-2 auf, und neuere Daten haben das Vorhandensein von kreuzreaktivem SARS-CoV-2-CD4+ Zellen in Spendern gezeigt, die nicht SARS-CoV-2 ausgesetzt waren. Insbesondere konnten wir SARS-CoV-2-spezifische IFNγ-Antworten bei [51%] nicht exponierten Spendern nachweisen.“
⁴-⁴ “Obwohl wir nicht ausschließen können, dass einige SARS-CoV-2-reaktive T-Zellen naiv [= heißt hier: zufällig, ohne ’Anlaß’ entstanden] sind oder durch gänzlich andere Pathogene induziert werden, deutet dieser Befund darauf hin, dass unbekannte Coronaviren, möglicherweise tierischen Ursprungs, kreuzreaktive SARS-CoV-2-T-Zellen in der Allgemeinbevölkerung hervorrufen können.“
⁵ 27.05.20 —’Unterschiedliche Muster existierender SARS-COV-2-spezifischer T-Zell-Immunität bei SARS-rekonvaleszenten und bei nicht infizierten Personen’ [PDF hier] — Duke-NUS Medical School, Singapur, wie oben — Bertoletti et al. — bioRxiv.org

Kernaussagen:
⁵-¹ „Wir untersuchten T-Zell-Reaktionen auf strukturelle (Nucleocapsid-Protein, NP) und nicht-strukturelle (NSP-7 und NSP13 von ORF1) Regionen von SARS-CoV-2 in Rekonvaleszenten von COVID-19. In allen zeigten wir das Vorhandensein von CD4+ und CD8+ T-Zellen, die mehrere Regionen des NP-Proteins erkennen. Wir zeigen dann, dass genesene SARS Patienten 17 Jahre nach dem Ausbruch von 2003 immer noch lang anhaltende Gedächtnis-T-Zellen besitzen, die auf SARS-NP reagieren und eine robuste Kreuzreaktivität mit SARS-CoV-2 NP zeigten. Überraschenderweise beobachteten wir ein unterschiedliches Muster der SARS-CoV-2-spezifischen T-Zell-Immunreaktion bei Personen ohne SARS-, COVID-19-Vorgeschichte oder Kontakt mit SARS / COVID-19-Patienten. Die Hälfte von ihnen besitzt T-Zellen, die auf die ORF-1-codierten Proteine NSP7 und 13 abzielen, die bei COVID-19- und SARS-genesenen Patienten selten nachgewiesen wurden. Die Epitop-Charakterisierung von NSP7-spezifischen T-Zellen zeigte eine geringe Erkennung von Proteinfragmenten von ‚gewöhnlichen’ humanen Coronaviren, jedoch guter Erkennung von tierischen Betacoranaviren. Somit verursacht eine Infektion mit Betacoronaviren eine robuste und lang anhaltende T-Zell-Immunität gegen das Strukturprotein NP. Ein Verständnis dafür zu entwicklen, wie bereits vorhandene ORF-1-spezifische T-Zellen in der Gesamtbevölkerung die Anfälligkeit und Verlauf der SARS-CoV-2-Infektion beeinflussen, ist für die Bekämpfung der COVID-19-Pandemie von größter Bedeutung.“
⁶ 10.06.2020 (30.09.20*) — ‘Aus SARS-CoV-2 abgeleitete Peptide bestimmen die heterologe und COVID 19-induzierte T-Zell-Erkennung’ [PDF hier] — Universitäts-Klinikum Tübingen — Nelde, Bilich, Heitmann et al. — nature.com
[UPDATE 18.01.21]: Die Studie wird seit dem 14.01. auch vom RKI zitiert:

[ENDE UPDATE]

Kernaussagen:
⁶-¹ “Die durch CD4+ und CD8+ T-Zellen vermittelte Immunität ist von zentraler Bedeutung für die Kontrolle von und den Schutz vor Virusinfektionen“
⁶-² “Dies ist die erste Arbeit, die SARS-CoV-2-spezifische und kreuzreaktive HLA-Klasse-I- und HLA-DR-T-Zell-Epitope in SARS-CoV-2-Rekonvaleszenten (n=180) sowie in nicht exponierten Personen (n=185) identifiziert und charakterisiert und ihre Relevanz für die Immunität und den Verlauf der COVID-19-Krankheit bestätigt. […] Kreuzreaktive SARS-CoV-2-T-Zell-Epitope zeigten bei 81% der nicht exponierten Personen bereits vorhandene T-Zell-Reaktionen, und die Validierung der Ähnlichkeit mit menschlichen Erkältungs-Coronaviren lieferte eine funktionelle Grundlage für die postulierte heterologe Immunität bei SARS-CoV-2-Infektionen.“
⁶-³ “Während die Menge der Anti-SARS-CoV-2-Antikörper bei unseren erkrankten Probanden mit der Schwere der Symptome korrelierte, wirkte sich die Intensität der T-Zell-Reaktionen nicht negativ auf die Schwere von COVID-19 aus. Vielmehr war die Diversität der SARS-CoV-2-T-Zell-Antworten bei milden Symptomen von COVID-19 erhöht, was den Nachweis bedeutet, dass die Entwicklung von Immunität die Erkennung mehrerer SARS-CoV-2-Epitope erfordert.”
⁶-⁴ “ Die aus den beiden anderen zoonotischen Coronaviren SARS-CoV-1 und MERS-CoV gewonnenen Erkenntnisse zeigen, dass die Coronavirus (CoV)-spezifische T-Zell-Immunität eine wichtige Determinante für die Erholung und den Langzeitschutz darstellt. Dies ist umso wichtiger, als Studien zur humoralen Immunität gegen SARS-CoV-1 den Nachweis erbrachten, dass Antikörperreaktionen nur von kurzer Dauer sind und sogar eine virusassoziierte Lungenpathologie verursachen oder verschlimmern können.“
⁷ 29.06.20 — ‘Robuste T-Zell-Immunität bei Rekonvaleszenten mit asymptomatischem oder mildem COVID-19’ [PDF hier] — Karolinska Institut, Stockholm, Sweden — biorxiv.org
[UPDATE 17.01.21]: Die Studie wird seit dem 15.11. auch vom RKI zitiert:

[ENDE UPDATE]

Kernaussagen:
⁷-¹ “SARS-CoV-2-spezifische T-Zellen in der aktuen Phase der Erkrankung zeigen einen hochaktivierten zytotoxischen Phänotyp, der mit verschiedenen klinischen Markern für die Schwere der Erkrankung korrelierte, während SARS-CoV-2-spezifische T-Zellen in der anschließenden Rekonvaleszenzphase polyfunktionell waren und einen stammähnlichen Gedächtnisphänotyp aufwiesen. Bedeutend ist, dass SARS-CoV-2-spezifische T-Zellen auch in antikörper-negativen Familienmitgliedern und Personen mit vorherigem asymptomatischem oder mildem COVID-19 nachweisbar waren.“
“Neue Studien haben gezeigt, dass eine SARS-CoV-2-Infektion bei Rhesusaffen diesen anschließend einen nahezu vollständigen Schutz gegen eine erneute Infektion bietet.“
⁷-² “[…] Antikörper sind nicht bei allen Patienten nachweisbar, insbesondere nicht bei Patienten mit weniger schweren Formen von COVID-19. Frühere Arbeiten haben auch gezeigt, dass Gedächtnis-B-Zellen nach einer Infektion mit SARS-CoV-1 in der Regel nur von kurzer Dauer sind. Im Gegensatz dazu können Gedächtnis-T-Zellen über viele Jahre bestehen bleiben.“
⁷-³ “Eine Hauptkomponentenanalyse (PCA) ergab klare Unterschiede zwischen T-Zellen von Patienten mit akutem mittelschwerem oder schwerem COVID-19 und T-Zellen von Genesenen und gesunden Probanden.“
⁷-⁴ “Die deutlichsten Reaktionen aller drei Proteine wurden bei Rekonvaleszenten beobachtet, bei denen schweres COVID-19 auftrat. Bei Genesenen mit asymptomatischem oder mildem COVID-19, exponierten Familienmitgliedern und gesunden Probanden wurden zunehmend geringere Reaktionen beobachtet.“
⁷-⁵ “Wirksame T-Zell-Antworten wurden unabhängig von der An- oder Abwesenheit von Antikörpern ausgelöst, was auf eine nicht-redundante Rolle für den Immunschutz gegen COVID-19 hinweist.“
⁷-⁶ “Spender [mit asymptomatischem / mildem COVID-19 nach der Rückkehr von endemischen Gebiete wie Norditalien nach Schweden] zeigten Monate nach der Infektion robuste Gedächtnis-T-Zell-Reaktionen, selbst wenn keine nachweisbaren zirkulierenden Antikörper vorhanden waren, die für SARS-CoV-2 spezifisch sind, was auf einen unerwarteten hohen Grad an Immunität auf Bevölkerungsebene gegen COVID-19 hinweist.“
⁷-⁷ “Es wurde gezeigt, dass virusspezifische Gedächtnis-T-Zellen nach der Infektion mit SARS-CoV-1 noch viele Jahre bestehen bleiben.“
⁷-⁸ “Die Seroprävalenz [=Häufigkeit von Antikörpern] als Indikator unterschätzt das Ausmaß der Immunität auf Bevölkerungsebene gegen SARS-CoV-2.”
⁷-⁹ “[… es ist wahrscheinlich, dass] eine robuste Gedächtnis-T-Zell-Antwort in Abwesenheit nachweisbarer Antikörper vor SARS-CoV-2 schützen kann [was aus früheren Studien zu MERS und SARS-CoV-1 abgeleitet wurde]“
⁸ 07.07.2020 — ‘Bereits bestehende Immunität gegen SARS-CoV-2: was wir wissen und was nicht’ [PDF hier] —La Jolla Institute, USA, wie oben — Crotty & Sette — ncbi.nlm.nih.gov

Kernaussagen:
⁸-¹ “[…] ein überraschender Befund ist, daß Lymphozyten von 20–50% der nicht exponierten Spender eine signifikante Reaktivität gegenüber SARS-CoV-2-Antigenpeptidpools zeigen.”
⁸-² “Diese frühen Berichte zeigen, dass bei vielen nicht exponierten Menschen eine erhebliche T-Zell-Reaktivität besteht.”
⁸-³ “Mehr als 90% der menschlichen Bevölkerung sind für mindestens drei der CCC (=humanen Erkältungs-Coronaviren) seropositiv (d.h. hatten in der Vergangenheit bereits Kontakt mit ihnen).”
⁸-⁴ “Es ist allgemein bekannt, dass die Prävalenz (=Verbreitung) der vier humanen Erkältungs-Coronaviren in mehrjährigen Zyklen stattfindet, die sich geografisch unterscheiden können. Dies führt zu der Überlegung (wörtlich: spekulativen Hypothese), dass diese Unterschiede in der geografischen Verteilung mit der Schwere der COVID-19-Epidemie korrelieren könnten. Weiter ist denkbar, daß ein Zusammenhang zwischen bereits vorhandenen Gedächtnis-T-Zellen gegen COVID-19 und dem Alter besteht. “
⁸-⁵ “Es gibt umfangreiche Daten in der Literatur zu Influenza, die darauf hinweisen, dass eine bereits bestehende kreuzreaktive T-Zell-Immunität von Vorteil sein kann.”
⁹ 17.09.2020 — ‘Covid-19: Haben viele Menschen bereits eine bestehende Immunität?’ [PDF hier] — The British Medical Journal, London — Doshi — bmj.com
Kernaussagen:
⁹-¹ “Mindestens sechs Studien berichten über eine T-Zell-Reaktivität gegen SARS-CoV-2 bei 20% bis 50% der Menschen ohne bekannte Exposition gegenüber dem Virus.”
⁹-² “Die Daten [zur Schweingrippe] zwangen die WHO und das CDC 2009 die bis dahin verbreitete Ansicht, dass die meisten Menschen ‘keine Immunität gegen das Pandemievirus haben werden’ zu der Aussage zu ändern, dass ‘die Anfälligkeit der Bevölkerung für ein Pandemievirus von dem Niveau der bereits bestehenden Immunität gegen das Virus abhängt.’ 2020 scheint diese Lektion vergessen zu sein.”
⁹-³ “Die Herdenimmunitätsschwelle (HIT=herd immunity threshold) berechnet sich HIT= 1−1 / Ro” [Bsp. SARS-CoV-2: Ro ~ 2,5; 1–1/2,5=0,6 =60%]
⁹-⁴ “Während die meisten Experten den Ro für SARS-CoV-2 (im allgemeinen auf 2 bis 3 geschätzt) genommen haben und zu dem Schluss gekommen sind, dass mindestens 50% der Menschen immun sein müssen, bevor die Herdenimmunität erreicht ist, berechnen Gomes und Kollegen den Schwellenwert [unter Berücksichtigung der Inhomogenität der Bevölkerung] auf 10% bis 20%.“
⁹-⁵ “Gedächtnis-T-Zellen sind für ihre Fähigkeit bekannt, den klinischen Schweregrad und die Anfälligkeit für künftige Infektionen zu beeinflussen. Die T-Zell-Studien, die eine bereits bestehende Reaktivität gegenüber SARS-CoV-2 bei 20–50% der Menschen dokumentieren, legen nahe, dass die Antikörper nicht die ganze Geschichte [der Immunität] sind. “
⁹-⁶ “Innerhalb des Körpers sind die Rollen verschiedener Komponenten des Immunsystems komplex und miteinander verbunden. B-Zellen produzieren Antikörper, aber B-Zellen werden durch T-Zellen reguliert, und während T-Zellen und Antikörper beide auf Viren im Körper reagieren, tun T-Zellen dies auf infizierten Zellen, während Antikörper dazu beitragen, die Infektion von Zellen zu verhindern. “
⁹-⁷ “T-Zell-Studien haben im Gegensatz zur Erforschung von Antikörpern, die die Nachrichten zu dominieren scheinen, kaum mediale Aufmerksamkeit erhalten (wahrscheinlich, sagt Buggert, weil Antikörper einfacher, schneller und billiger zu untersuchen sind als T-Zellen). Zwei kürzlich durchgeführte Studien berichteten, dass natürlich erworbene Antikörper gegen SARS-CoV-2 bereits nach 2–3 Monaten nachlassen, was die Spekulationen in der Presse über wiederholte Infektionen beflügelt. T-Zell-Studien ermöglichen jedoch eine wesentlich andere, optimistischere Interpretation. In der Singapur-Studie wurden beispielsweise 17 Jahre nach der Infektion bei SARS-Patienten SARS-CoV-1-reaktive T-Zellen gefunden. ‘Unsere Ergebnisse erhöhen auch die Möglichkeit, dass lang anhaltende T-Zellen, die nach einer Infektion mit verwandten Viren erzeugt werden, möglicherweise vor einer durch eine Infektion mit SARS-CoV-2 verursachten Pathologie schützen oder diese modifizieren können’, schrieben die Forscher.”
⁹-⁸ “Die Immunologen, mit denen ich gesprochen habe, waren sich einig, dass T-Zellen der Schlüssel sein könnten, um zu erklären, warum Orte wie New York, London und Stockholm nach einer Welle von Infektionen und kein zweites Wiederaufflammen der Epidemie erlebt haben.”
¹⁰ 02.10.2020 — ‘Selektive und kreuzreaktive SARS-CoV-2-T-Zell-Epitope bei nicht exponierten Menschen’ [PDF hier] — La Jolla Institute, USA, wie oben — Mateus, Grifoni, Weiskopf et al. — science.com
Kernaussagen:
¹⁰-¹ “SARS-CoV-2-reaktive CD4 + T-Zellen wurden in nicht exponierten Personen [aus geografisch unterschiedlichen Kohorten in den USA, den Niederlanden, Deutschland, Singapur und Großbritannien] nachgewiesen, was darauf hindeutet, dass bei 20 bis 50% der Menschen bereits ein kreuzreaktives T-Zell-Gedächtnis vorhanden ist. […] Unter Verwendung von menschlichen Blutproben, die vor der Entdeckung des SARS-CoV-2-Virus im Jahr 2019 entnommen wurden, haben wir 142 T-Zell-Epitope des SARS-CoV-2-Genoms kartiert, um eine präzise Abfrage des SARS-CoV-2-spezifischen CD4+ T-Zellrepertoire zu ermöglichen. Wir zeigen das bereits vorhandene Gedächtnis-CD4+ T-Zellen kreuzreaktiv sind, mit vergleichbarer Reaktion auf SARS-CoV-2 und den verbreiteten Erkältungs-Coronaviren OC43, 229E, NL63 und HKU1.“
¹⁰-² “Diese Humanen Coronaviren (HCoVs) teilen eine Teilsequenzhomologie mit SARS-CoV-2, sie sind weit verbreitet in der Allgemeinbevölkerung und in der Regel für leichte Atemwegsbeschwerden verantwortlich. […eine] bereits bestehende kreuzreaktive T-Zell-Immunität gegen SARS-CoV-2 hat weitreichende Auswirkungen, da sie die stark unterschiedlichen klinischen Krankheits-Verläufe von COVID-19 erklären, und epidemiologische Modelle der Herdenimmunität beeinflussen […].”
¹¹ 03.11.2020 — ‘Immundominante T-Zell-Epitope aus dem SARS-CoV-2-Spike-Antigen belegen eine bestehende und robuste T-Zell-Immunität bei noch nicht exponierten Personen’ [PDF hier] — MedGenome Inc., California, USA — Die Autoren sind Angestellte von MedGenome — bioRxiv.org

Kernaussagen:
¹¹-¹ “Im Gegensatz [zur kurzlebigen und abnehmenden Antikörperantwort] haben mehrere Studien zu Atemwegserkrankungen das Vorhandensein robuster virusspezifischer CD8-T-Zellantworten gezeigt, und dass diese über Jahrzehnte andauern. […] Diese Studie zeigt die Existenz starker CD8-T-Zell-aktivierender Epitope im Spike-Antigen und zeigt weiter eine robuste und vorbestehende CD8-T-Zell-Immunität bei nicht [mit SARS-CoV-2] exponierten Spendern auf.”
¹¹-² “70% der nicht exponierten Spender reagierten stark durch Induktion von intrazellulärem IFNɤ+ sowohl in CD4- als auch in CD8-T-Zellen.”
¹¹-³ “eine signifikante Mehrheit der Weltbevölkerung hat wahrscheinlich SARS-CoV-2-reaktive T-Zellen, da sie zuvor bereits CMV- [=humane Herpesviren] und Grippe-Viren und zusätzlich dazu weit verbreiteten Erkältungs-Coronaviren ausgesetzt waren.”
¹² 26.11.20 —‘ Aufschlüsselung der Vor- und Nachteile von SARS-CoV-2-spezifischen T-Zellen’ [PDF hier] — Karolinska Institut, Sweden, wie oben— Perez-Potti, Lange und Buggert — nature.com

Kernaussagen:
¹²-¹ “Aus einer steigenden Zahl an Studien geht hervor, dass sowohl CD4 + — als auch CD8 + -T-Zellen, die für SARS-CoV-2 spezifisch sind, nach COVID-19 entstehen und während einer aktiven Infektion und Rekonvaleszenz zuverlässig nachgewiesen werden können. Die Ex-vivo-Stimulation der Immunzellen von Patienten mit Peptiden, die von SARS-CoV-2 abgeleitet sind, hat die Bestimmung von T-Zell-Reaktionen ermöglicht, die für dieses Virus spezifisch sind.“
¹²-² “Mehrere Studien haben gezeigt, dass ein Teil der bereits vorhandenen oder” kreuzreaktiven “T-Zellen möglicherweise auf eine frühere Infektion mit Erkältungs-Coronaviren (CCCs) zurückzuführen ist.”
¹²-³ “In der nicht exponierten Gruppe zeigten 81% der Personen eine Reaktivität gegenüber den kreuzreaktiven ECs (Epitopclustern). Solche kreuzreaktiven Reaktionen scheinen von HLA-DR-abgeleiteten Peptiden ausgelöst zu werden, was zeigt, dass 77% der Spender CD4 + T-Zellantworten hatten, verglichen mit 16%, die auf HLA-Klasse-I-T-Zellepitope reagierten.“
¹²-⁴ “Eine wichtige Erkenntnis ist, dass es offensichtlich einen Zusammenhang zwischen der Anzahl der erkannten Peptide mit dem Grad der Schwere der Erkrankung gibt, wobei eine häufigere Erkennung von Peptiden mit milderen Symptomen korreliert. Mit anderen Worten, dies ist eine der ersten Studien, die darauf hinweist, dass eine polyklonale T-Zell-Antwort für den Schutz gegen SARS-CoV-2 von erheblicher Bedeutung sein kann.“
In die vorherigen Aussagen der Studien reiht sich auch die neue Quelle¹³ ein, die jedoch oben im Text (noch) nicht zitiert wird:
¹³ 27.11.20 — ‘ Hochwirksame und virus-spezifische Immunantwort bei asymptomatischer SARS-CoV-2 Infektion’ [PDF hier] — Emerging Infectious Diseases Program, Duke-NUS Medical School, Singapore — Le Bert et al. — biorxiv.org

“Wir haben das Vorkommen und die Wirkweise von SARS-CoV-2-spezifischen T-Zellen in einer Kohorte von asymptomatischen Personen mit der von symptomatischen COVID-19-Patienten zu verschiedenen Zeitpunkten nach der Antikörper-Serokonversion (erstmaligen Bildung von Antikörpern) verglichen.“
“[…] Asymptomatische SARS-CoV-2-infizierte Personen sind nicht durch eine schwache antivirale Immunität gekennzeichnet. Im Gegenteil, sie zeigen eine robuste und hochfunktionelle virusspezifische zelluläre Immunantwort. Ihre Fähigkeit, eine angemessene Produktion von IL-10 zu induzieren, könnte dazu beitragen, Entzündungsprozesse während der Virusbekämpfung zu reduzieren.“
“Unsere Ergebnisse liefern den experimentellen Beweis, dass asymptomatische Patienten eine virusspezifische T-Zell-Antwort zeigen, die in ihrem Ausmaß nicht von symptomatischen Patienten zu unterscheiden ist, aber funktionell wesentlich genauer und durch eine verstärkte Sekretion von Th1-Zytokinen (IFN-y und IL-2) gekennzeichnet ist. Die Immunantwort geht einher mit einer proportionalen und koordinierten Produktion von entzündungshemmenden (IL-10) und entzündungsfördernden (IL-6, TNF-a, IL-1 ß) Cytokinen.“
“SARS-CoV-2-spezifische T-Zellen sind in allen asymptomatischen seropositiven Personen vorhanden. “
“Wichtig ist, dass fast alle COVID-19-Patienten und asymptomatischen Personen mit serologischen Anzeichen einer Infektion T-Zellen hatten, die mindestens 3 Peptidpools erkannten. Im Gegensatz dazu war das Muster kreuzreaktiver SARS-CoV-2-spezifischer T-Zellen in archivierten Proben von nicht exponierten SARS-CoV-2-Individuen unterschiedlich. Die Gesamtfrequenz war niedriger und wo SARS-CoV-2-Peptid-reaktive T-Zellen vorhanden waren (20 von 51), reagierten sie meist auf einen einzelnen Peptidpool.“
“Unsere Studie zeigt deutlich, dass die Fähigkeit zu einer signifikanten virusspezifischen T-Zell-Antwort nicht unbedingt mit der Schwere der Symptome verbunden ist. Unsere Ergebnisse zeigen, dass die Gesamtgröße der T-Zell-Antworten gegen verschiedene Strukturproteine sowohl bei asymptomatischen Personen als auch bei COVID-19-Patienten ähnlich war. Darüber hinaus scheinen die durch eine asymptomatische Infektion induzierten T-Zellen höhere Mengen an IFN-y und IL-2 abzuscheiden und eine koordiniertere Produktion von proinflammatorischen und regulatorischen Zytokinen auszulösen als T-Zellen von symptomatischen COVID-19-Patienten. Insgesamt folgern wir, dass asymptomatische SARS-CoV-2-infizierte Personen in der Lage sind, eine effiziente und ausgewogene antivirale zelluläre Immunität aufzubauen, die den Wirt schützt, ohne eine sichtbare Erkrankung zu verursachen.“
Anhang
Original-Textstellen der oben stehenden Zitate
Quelle ¹ — Original-Titel: ‘SARS-CoV-2-reactive T cells in healthy donors and patients with COVID-19’
¹-¹ “We detected SARS-CoV-2 S-reactive CD4+ T cells in 83% of patients with COVID-19 but also in 35% of HD (healthy donors). [Those] cross-reactive T cells, [were] probably generated during past encounters with endemic coronaviruses. However, the presence of S-cross-reactive T cells in a sizable fraction of the general population may affect the dynamics of the current pandemic.”
¹-² “However, limited test availability and preferential testing of symptomatic patients has likely lead to significant underestimation of infection burden and overestimation of case-fatality rates.”
¹-³ “our data raise the intriguing possibility that such pre-existing S-reactive T-cells represent cross-reactive clones, probably acquired in previous infections with endemic HCoVs. HCoVs account for approximately 20% of “common cold” upper respiratory tract infections, are ubiquitous, but display a winter seasonality. Based on epidemiological data, it may be extrapolated that adults contract an HCoV infection on average every two to three years. Protective antibodies may wane mid-term but cellular immunity could remain.”
¹-⁴ “[…] assuming that these cells have a protective role in SARS-CoV-2 infection, they may contribute to understanding the divergent manifestations of COVID-19, and the striking resilience of children and young adults to symptomatic SARS-CoV-2 infection.”
¹-⁵ ”Understanding the extent to which and how SARS-CoV-2-specific humoral or cellular immunity mediates durable protection against reinfection is of critical importance in the coming months. Our study reveals pre-exisiting cellular SARS-CV-2-cross-reactivity in a substantial proportion of SARS-CoV-2 seronegative HD. This finding might have significant epidemiological implications regarding herd immunity thresholds and projections for the COVID-19 pandemic.”
Quelle ² — Original-Titel: ‘Phenotype of SARS-CoV-2-specific T-cells in COVID-19 patients with acute respiratory distress syndrome’
²-¹ “We detected low levels of SARS-CoV-2-reactive T-cells in 20% of the healthy controls, not previously exposed to SARS-CoV-2 and indicative of cross-reactivity due to infection with ‘common cold’ coronaviruses”
²-² “PBMC (peripheral blood mononuclear cells) from healthy controls were obtained before 2020 and could therefore not contain SARS-CoV-2-specific T-cells.”
²-³ “SARS-CoV-2-specific CD4+ and CD8+ T-cells appear in blood of ARDS (acute respiratory distress syndrome) patients in the first two weeks post onset of symptoms, and their frequency increases over time.”
Quelle ³ — Original-Titel: ‘Targets of T Cell Responses to SARS-CoV-2 Coronavirus in Humans with COVID-19 Disease and Unexposed Individuals’
³-¹ “Estimations of immunity are also central to epidemiologicalmodel calibration of future social distancing pandemic controlmeasures. Such projections are dramatically different depending on whether SARS-CoV-2 infection creates substantial immunity, and whether any cross-reactive immunity exists between SARS-CoV-2 and circulating seasonal ‘common cold’ human coronaviruses.”
³-² “While most acute infections result in the development of protective immunity, available data for human coronaviruses suggest the possibility that substantive adaptive immune responses can fail to occur.”
³-³ “A failure to develop protective immunity could occur due to a T cell and/or antibody response of insufficient magnitude or durability, with the neutralizing antibody response being dependent on the CD4+T cell response.”
³-⁴ “Vaccine development against acute viral infections classically focuses on vaccine-elicited recapitulation of the type of protective immune response elicited by natural infection Such foundational knowledge is currently missing for COVID-19, including how the balance and the phenotypes of responding cells vary as a function of disease course and severity.”
³-⁵ “CD4+T cell responses [are found in 100% of COVID-19 convalescent patients and] were detected in 40%–60% of unexposed individuals. This may be reflective of some degree of cross-reactive, preexisting immunity to SARS-CoV-2 in some, but not all, individuals. Whether this immunity is relevant in influencing clinical outcomes is unknown — and cannot be known without T cell measurements before and after SARS-CoV-2 infection of individuals — but it is tempting to speculate that the cross-reactive CD4+ T cells may be of value in protective immunity, based on SARS mouse models”
³-⁶ “In the context of the 2009 H1N1 influenza pandemic, preexisting T cell immunity existed in the adult population, […] The presence of cross-reactive T cells was found to correlate with less severe disease.”
³-⁷ “Cross-reactive immunity to influenza strains has been modeled to be a critical influencer of susceptibility to newly emerging, potentially pandemic, influenza strains”
³-⁸ “[…] any degree of cross-protective coronavirus immunity in the population could have a very substantial impact on the overall course of the pandemic, and the dynamics of the epidemiology for years to come.”
Quelle ⁴ — Original-Titel: ‘SARS-CoV-2-specific T cell immunity in cases of COVID-19 and SARS, and uninfected controls’
⁴-¹ “Understanding how pre-existing N- and ORF1-specific T-cells that are present in the general population affect the susceptibility to and pathogenesis of SARS-CoV-2 infection is important for the management of the current COVID-19 pandemic.”
⁴-² “It is common to observe the ability of a single virus to cause widely differing pathological manifestations in humans.”
⁴-³ “Different coronaviruses known to cause common colds in humans such as OC43, HKU1, NL63 and 229E present different degrees of amino acid homology with SARS-CoV-2 and recent data have shown the presence of SARS-CoV-2 cross-reactive CD4 Tcells in donors who were not exposed to SARS-CoV-2. Notably, we detected SARS-CoV-2-specific IFNγ responses in [51% of] unexposed donors.”
⁴-⁴ “Even though we cannot exclude that some SARS-CoV-2-reactive Tcells might be naive or induced by completely unrelated pathogens, this finding suggests that unknown coronaviruses, possibly of animal origin, might induce cross-reactive SARS-CoV-2 Tcells in the general population.”
Quelle ⁵ — Original-Titel: ‘Different pattern of pre-existing SARS-COV-2 specific T cell immunity in SARS-recovered and uninfected individuals’
⁵-¹ “We studied T cell responses to structural (nucleocapsid protein, NP) and non-structural (NSP-7 and NSP13 of ORF1) regions of SARS-CoV-2 in convalescent from COVID-19 (n=24). In all of them we demonstrated the presence of CD4 and CD8 T cells recognizing multiple regions of the NP protein. We then show that SARS-recovered patients (n=23), 17 years after the 2003 outbreak, still possess long-lasting memory T cells reactive to SARS-NP, which displayed robust cross-reactivity to SARS-CoV-2 NP. Surprisingly, we observed a differential pattern of SARS-CoV-2 specific T cell immunodominance in individuals with no history of SARS, COVID-19 or contact with SARS/COVID-19 patients (n=18). Half of them (9/18) possess T cells targeting the ORF-1 coded proteins NSP7 and 13, which were rarely detected in COVID-19- and SARS-recovered patients. Epitope characterization of NSP7-specific T cells showed recognition of protein fragments with low homology to “common cold” human coronaviruses but conserved among animal betacoranaviruses. Thus, infection with betacoronaviruses induces strong and long-lasting T cell immunity to the structural protein NP. Understanding how pre-existing ORF-1-specific T cells present in the general population impact susceptibility and pathogenesis of SARS-CoV-2 infection is of paramount importance for the management of the current COVID-19 pandemic.”
Quelle ⁶ — Original-Titel: ‘SARS-CoV-2-derived peptides define heterologous and COVID 19 induced T cell recognition’
⁶-¹ “CD4+ and CD8+ T cell-mediated immunity is central for control of and protection from viral infections”
⁶-² “This is the first work identifying and characterizing SARS-CoV-2-specific and cross-reactive HLA class I and HLA-DR T-cell epitopes in SARS-CoV-2 convalescents (n=180) as well as unexposed individuals (n=185) and confirming their relevance for immunity and COVID-19 disease course. […] Cross-reactive SARS-CoV-2 T-cell epitopes revealed preexisting T-cell responses in 81% of unexposed individuals, and Validation of similarity to common cold human coronaviruses provided a functional basis for postulated heterologous immunity in SARS-CoV-2 infection.”
⁶-³ “Whereas anti-SARS-CoV-2 antibody levels were associated with severity of Symptoms in our SARS-CoV-2 donors, intensity of T-cell responses did not negatively affect COVID-19 severity. Rather, diversity of SARS-CoV-2 T-cell responses was increased in case of mild Symptoms of COVID-19, providing evidence that development of immunity requires recognition of multiple SARS-CoV-2 epitopes.”
⁶-⁴ “Knowledge obtained from the two other zoonotic coronaviruses SARS-CoV-1 and MERS-CoV indicates that Coronavirus (CoV)-specific T-cell immunity is an important determinant for recovery and long-term protectionl 5–18. This is even more important since studies on humoral immunity to SARS-CoV-1 provided evidence that antibody responses are short-lived and can even cause or aggravate virus-associated lung pathology.”
Quelle ⁷ — Original-Titel: ‘Robust T cell immunity in convalescent individuals with asymptomatic or mild COVID-19’
⁷-¹ “Acute phase SARS-CoV-2-specific T cells displayed a highly activated cytotoxic phenotype that correlated with various clinical markers of disease severity, whereas convalescent phase SARS-CoV-2-specific T cells were polyfunctional and displayed a stem-like memory phenotype. Importantly, SARS-CoV-2-specific T cells were detectable in antibody-seronegative family members and individuals with a history of asymptomatic or mild COVID-19.”
⁷-² “Recent data have shown that SARS-CoV-2 infection generates near-complete protection against rechallenge in rhesus macaques.”
⁷-³ “[…] antibody responses are not detectable in all patients, especially those with less severe forms of COVID-19. Previous work has also shown that memory B cell responses tend to be short-lived after infection with SARS-CoV-1 In contrast, memory T cell responses can persist for many years.”
⁷-⁴ “Unbiased principal component analysis (PCA) revealed a clear segregation between memory T cells from patients with acute moderate or severe COVID-19 and memory T cells from convalescent individuals and healthy blood donors”
⁷-⁵ “The highest response frequencies across all three proteins were observed in convalescent individuals who experienced severe COVID-19. Progressively lower response frequencies were observed in convalescent individuals with a history of asymptomatic/mild COVID-19, exposed family members, and healthy individuals who donated blood during the pandemic.”
⁷-⁶ “Potent memory T cell responses were therefore elicited in the absence or presence of circulating antibodies, consistent with a non-redundant role as key determinants of immune protection against COVID-19.”
⁷-⁶ “donors [with asymptomatic/mild COVID-19 after returning to Sweden from endemic areas like Northern Italy] exhibited robust memory T cell responses months after infection, even in the absence of detectable circulating antibodies specific for SARS-CoV-2, indicating a previously unanticipated degree of population-level immunity against COVID-19.”
⁷-⁷ “Virus-specific memory T cells have been shown to persist for many years after infection with SARS-CoV-1”
⁷-⁸ “implying that seroprevalence as an indicator has underestimated the extent of population-level immunity against SARS-CoV-2.”
⁷-⁹ “[…it is likely that] a robust memory T cell response in the absence of detectable circulating antibodies can protect against SARS-CoV-2 [which has] been inferred from previous studies of MERS and SARS-CoV-1”
Quelle ⁸ — Original-Titel: ‘Pre-existing immunity to SARS-CoV-2: the knowns and unknowns’
⁸-¹ “[…]a surprising finding has been reported: lymphocytes from 20–50% of unexposed donors display significant reactivity to SARS-CoV-2 antigen peptide pools.”
⁸-² “These early reports demonstrate that substantial T cell reactivity exists in many unexposed people”
⁸-³ “More than 90% of the human population is seropositive for at least three of the CCCs.”
⁸-⁴ “It is well established that the four main CCCs are cyclical in their prevalence, following multiyear cycles, which can differ across geographical locations. This leads to the speculative hypothesis that differences in CCC geodistribution might correlate with burden of COVID-19 disease severity. Furthermore, highly speculative hypotheses related to pre-existing memory T cells can be proposed regarding COVID-19 and age.”
⁸-⁵ “There is substantial data from the influenza literature indicating that pre-existing cross-reactive T cell immunity can be beneficial.”
Quelle ⁹ — Original-Titel: ‘Covid-19: Do many people have pre-existing immunity?’
⁹-¹ “At least six studies have reported T cell reactivity against SARS-CoV-2 in 20% to 50% of people with no known exposure to the virus.”
⁹-² “The data forced a change in views at WHO and CDC, from an assumption before 2009 that most people “will have no immunity to the pandemic virus”16 to one that acknowledged that “the vulnerability of a population to a pandemic virus is related in part to the level of pre-existing immunity to the virus.”17 But by 2020 it seems that lesson had been forgotten.”
⁹-³ “the herd immunity threshold (HIT) = 1−1/Ro”
⁹-⁴ “While most experts have taken the Ro for SARS-CoV-2 (generally estimated to be between 2 and 3) and concluded that at least 50% of people need to be immune before herd immunity is reached, Gomes and colleagues calculate the threshold at 10% to 20%.”
⁹-⁵ “But memory T cells are known for their ability to affect the clinical severity and susceptibility to future infection,25 and the T cell studies documenting pre-existing reactivity to SARS-CoV-2 in 20–50% of people suggest that antibodies are not the full story.”
⁹-⁶ “within the body, the roles of various immune system components are complex and interconnected. B cells produce antibodies, but B cells are regulated by T cells, and while T cells and antibodies both respond to viruses in the body, T cells do so on infected cells, whereas antibodies help prevent cells from being infected.”
⁹-⁷ “T cell studies have received scant media attention, in contrast to research on antibodies, which seem to dominate the news (probably, says Buggert, because antibodies are easier, faster, and cheaper to study than T cells). Two recent studies reported that naturally acquired antibodies to SARS-CoV-2 begin to wane after just 2–3 months, fuelling speculation in the lay press about repeat infections. But T cell studies allow for a substantially different, more optimistic, interpretation. In the Singapore study, for example, SARS-CoV-1 reactive T cells were found in SARS patients 17 years after infection. “Our findings also raise the possibility that long lasting T cells generated after infection with related viruses may be able to protect against, or modify the pathology caused by, infection with SARS-CoV-2” the investigators wrote.”
⁹-⁸ “The immunologists I spoke to agreed that T cells could be a key factor that explains why places like New York, London, and Stockholm seem to have experienced a wave of infections and no subsequent resurgence.”
Quelle ¹⁰ — Original-Titel: ‘Selective and cross-reactive SARS-CoV-2 T cell epitopes in unexposed humans’
¹⁰-¹ “SARS-CoV-2–reactive CD4+ T cells have been reported in unexposed individuals [from geographically diverse cohorts in the United States, the Netherlands, Germany, Singapore and the UK] suggesting preexisting cross-reactive T cell memory in 20 to 50% of people. […] Using human blood samples derived before the SARS-CoV-2 virus was discovered in 2019, we mapped 142 T cell epitopes across the SARS-CoV-2 genome to facilitate precise interrogation of the SARS-CoV-2–specific CD4+ T cell repertoire. We demonstrate a range of preexisting memory CD4+ T cells that are cross-reactive with comparable affinity to SARS-CoV-2 and the common cold coronaviruses human coronavirus (HCoV)-OC43, HCoV-229E, HCoV-NL63, and HCoV-HKU1.”
¹⁰-² “These HCoVs share partial sequence homology with SARS-CoV-2, are widely circulating in the general population, and are typically responsible for mild respiratory symptoms. [… a] preexisting cross-reactive T cell immunity to SARS-CoV-2 has broad implications because it could explain aspects of differential COVID-19 clinical outcomes, influence epidemiological models of herd immunity […]”
Quelle ¹¹ — Original-Titel: ‘Immunodominant T-cell epitopes from the SARS-CoV-2 spike antigen reveal robust pre-existing T-cell immunity in unexposed individuals’
¹¹-¹ “In contrast [to the short-lived and declining antibody response] several studies on respiratory viruses have shown the presence of robust virus-specific CD8-T cell responses which has been shown to last for decades. […] This study demonstrates the existence of strong CD8 T-cell activating epitopes in the spike antigen and uncovers robust pre-existing CD8 T-cell immunity in unexposed donors.”
¹¹-² “70% of the unexposed donors responded strongly by inducing intracellular IFNɤ+ in both CD4 and CD8 T-cells.”
¹¹-³ “a significant majority of the global population is likely to have SARS-CoV-2 reactive T-cells because of prior exposure to flu and CMV viruses, in addition to common cold-causing coronaviruses”
Quelle ¹² — Original-Titel: ‘Deciphering the ins and outs of SARS-CoV-2-specific T cells’
¹²-¹ “It is evident from a growing body of research that both CD4+ and CD8+ T cells specific to SARS-CoV-2 arise following COVID-19 and can be sensitively detected during active infection and convalescence. Ex vivo stimulation of patient’s immune cells with peptides derived from SARS-CoV-2 has allowed for the characterization of patient T cell responses that are specific to this virus.”
¹²-² “Several studies have provided evidence that a proportion of pre-existing or ‘cross-reactive’ T cells may have arisen from a previous infection with common cold coronaviruses (CCCs)”
¹²-³ “In the unexposed group, 81% of individuals showed reactivity to the cross-reactive ECs (epitope clusters). Such cross-reactive responses appear to be driven by HLA-DR-derived peptides, showing that 77% of the donors had CD4+ T cell responses as compared to the 16% that responded to HLA class I T cell epitopes.”
¹²-⁴ “Importantly, there was an apparent association between the number of peptides recognized by patients and the degree of disease severity, whereby more frequent recognition of peptides was correlated with more mild symptoms. In other words, this is one of the first studies to indicate that a more polyclonal T cell response may be critical in protection against SARS-CoV-2.’
Quelle ¹³ — Original-Titel: ‘Highly functional virus-specific cellular immune response in asymptomatic SARS-CoV-2 infection’
“We compared the quantity and function of SARS-CoV-2-specific T cells in a cohort of asymptomatic individuals with that of symptomatic COVID-19 patients, at different time points after antibody seroconversion.”
“[…] asymptomatic SARS-CoV-2 infected individuals are not characterized by a weak antiviral immunity; on the contrary, they mount a robust and highly functional virus-specific cellular immune response. Their ability to induce a proportionate production of IL-10 might help to reduce inflammatory events during viral clearance.”
“Our results provide experimental evidence that asymptomatic individuals mount a virus-specific T cell response that is indistinguishablc from symptomatic patients in magnitude, but that is functionally more fit, being characterized by an augmented secretion of Thl cytokines (IFN-y and IL-2) associated with a proportionate and coordinated production of pro- (IL-6, TNF-a, IL-1 ß) and anti-inflammatory (IL-10) cytokines. The implications of these findings for pathology and Vaccine designs are discussed.”
“SARS-CoV-2-specific T cells are present in all asymptomatic seropositive individuals.”
“Importantly, nearly all COVID-19 patients and asymptomatic individuals with serological evidence of infection had T cells recognizing at least 3 peptide pools. In contrast, the pattern of cross-reactive SARS-CoV-2-specific T cells in archived samples from SARS-CoV-2 unexposed individuals was different. The overall frequency was lower and where SARS-CoV-2-peptide reactive T cells were present (20 of 51) they mostly reacted to a Single peptide pool.“
“Our study shows clearly that the ability to mount a significant virus-specific T cell response is not necessarily associated with symptom severity. Our results demonstrate that the overall magnitude of T cell responses against different structural proteins was similar in both asymptomatic individuals and COVID-19 patients. Moreover, the T cells induced by an asymptomatic infection appear to secrete higher quantities of IFN-y and IL-2 and trigger a more coordinated production of pro-inflammatory and regulatory cytokines than T cells of symptomatic COVID-19 patients. Overall, we conclude that asymptomatic SARS-CoV-2 infected individuals are able to raise an efficient and balanced anti-viral cellular immunity which protects the host without causing any apparent pathology.”
… ⬅️ zum vorherigen Artikel ⬅️ … … … ➡️ zum nächsten Artikel ➡️ …

Kontakt
Wer Antworten weiß auf (hier ausnahmsweise keine) OFFENEN FRAGEN, wer Fehler entdeckt oder vermutet, wer weitere Argumente weiß oder wichtige Quellen kennt, darf — nein: soll! — sich gerne bei mir melden! Auch RAe sind gern gesehen!
Telefon: 03212–4882283
Email: klage-gegen-corona[@]email.de
HINWEIS (auch an die Trolle): natürlich bin ich da nicht direkt erreichbar! Die Nummer klingelt wonirgends, sie nimmt nur Sprachnachrichten entgegen. Diese und die Mails werde ich regelmäßig (vorsichtshalber mit dem Finger auf der Löschtaste) abrufen und mich zurückmelden.
Historie der Text-Überarbeitungen
- 06.02.21 — Nummerierung der Artikelserie geändert: 8 Teile statt ‘[n]’
- 21.01.21 — Update des Artikel am Ende des Textteils aufgrund des neu gefundenen Artikels in der DAZ und des Gerichtsurteils vom 11.01.21 durch das Amtsgericht Weimar. Entsprechende Aktualisierung der Quellen.
- 18.01.21 — Update des Artikels aufgrund des Abschnitts ‘Immunität’ im ‘Epidemiologischen Bulletins 02/2021’ des RKI. Zitat aus diesem Abschnitt am Ende des Textes eingefügt. Markierung der fünften übereinstimmend zitierten Studie (Quelle⁶).
- 17.01.21 —Update des Artikels aufgrund des Abschnitts ‘Immunität’ im ‘Steckbrief Coronavirus’ des RKI. Zitate aus diesem Abschnitt am Ende des Textes eingefügt. Markierung der vier übereinstimmend zitierten Studien (Quellen¹+³+⁴+⁷).
- 09.01.21 — zweite Fassung, veröffentlicht
- 04.01.21 — erste Fassung online zum Korrekturlesen
